Zespół jelita drażliwego (IBS) jest jedną z najczęściej stawianych diagnoz w gastroenterologii. Paradoksalnie — im częściej się ją stawia, tym rzadziej oznacza ona, że przyczyna objawów została rzeczywiście znaleziona. IBS nie jest rozpoznaniem patofizjologicznym. Jest konstruktem objawowym, który zbyt często zamyka proces diagnostyczny zamiast go rozpoczynać.
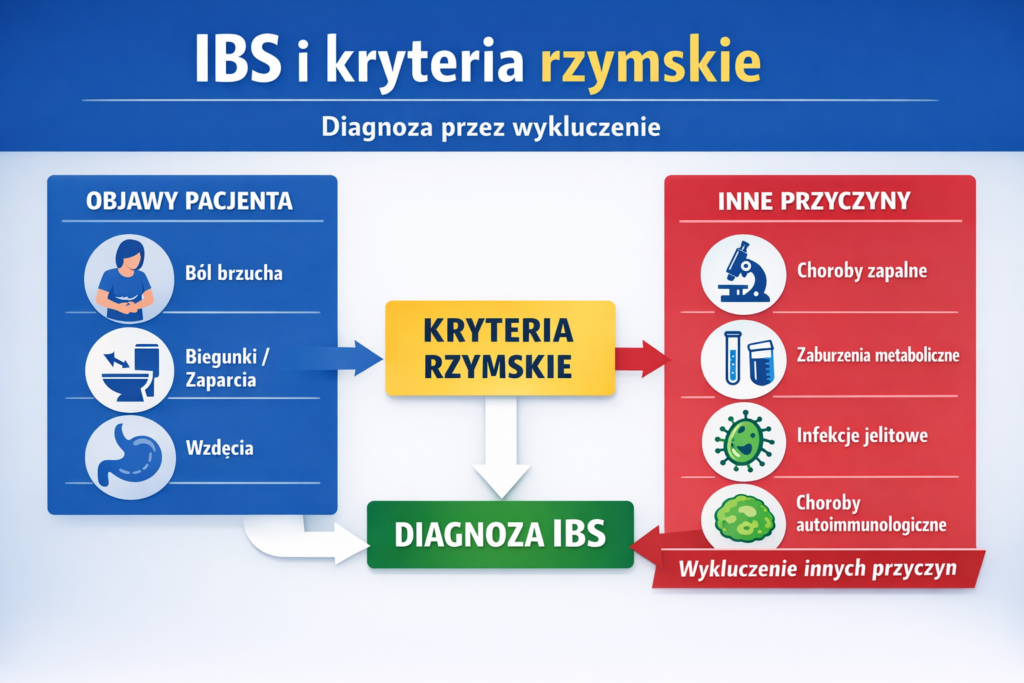
IBS i kryteria rzymskie – co tak naprawdę diagnozujemy?
Rozpoznanie IBS opiera się na tzw. kryteriach rzymskich. W praktyce oznacza to, że diagnoza nie wynika z wykrycia konkretnego mechanizmu chorobowego, lecz z odpowiedniej konfiguracji objawów zgłaszanych przez pacjenta. Nie istnieje jedno badanie laboratoryjne, obrazowe ani marker biologiczny, który jednoznacznie potwierdzałby IBS. Jest to rozpoznanie przez wykluczenie — i to wykluczenie często bywa niepełne.
Czy to było IBS od początku?
Jednym z najbardziej pomijanych elementów wywiadu jest początek objawów. W literaturze coraz wyraźniej podkreśla się, że znaczna część przypadków IBS ma charakter poinfekcyjny. Objawy pojawiają się po zatruciu pokarmowym, infekcji jelitowej lub ekspozycji na toksyny bakteryjne.
USG i perystaltyka jelit
U części pacjentów w badaniu USG obserwuje się spowolnioną perystaltykę jelit oraz pogrubienie ściany jelita, często będące następstwem przebytych infekcji. Jeżeli nie doszło do infekcji, a perystaltyka jest wyraźnie spowolniona, należy brać pod uwagę zaburzenia motoryki jelit.
Badania krwi i sens diagnozy IBS
Diagnoza IBS nabiera sensu dopiero wtedy, gdy pacjent nie stosuje restrykcyjnych diet, odżywia się w sposób zróżnicowany, a podstawowe badania krwi mieszczą się w normie. Dopiero po spełnieniu tych warunków można łączyć objawy z kryteriami rzymskimi.
Kwas foliowy i kierunek SIBO
Podwyższony poziom kwasu foliowego może wskazywać na przerost bakteryjny jelita cienkiego. W takiej sytuacji kolejnym krokiem diagnostycznym powinno być podejrzenie SIBO i wykonanie testu oddechowego.
Dwie główne grupy pacjentów z IBS
Pierwszą grupę stanowią pacjenci z IBS poinfekcyjnym i zaburzeniami MMC. Drugą grupą są osoby, u których wieloletnie zaniedbania dietetyczne i stylu życia doprowadziły do rozwoju dysbiozy jelitowej.
Dlaczego probiotyki to za mało
W przypadku IBS o podłożu dysbiotycznym same probiotyki rzadko przynoszą trwałą poprawę. Konieczna jest długoterminowa, celowana terapia mikrobiomu.
IBS jako punkt wyjścia
IBS nie powinien być traktowany jako ostateczna diagnoza, lecz jako punkt wyjścia do dalszej diagnostyki. Źródła
1. Drossman DA et al., Gastroenterology, 2016
2. Chey WD et al., JAMA, 2015
3. Pimentel M et al., Gut, 2015
4. Rezaie A et al., Curr Gastroenterol Rep, 2017
One response
Świetnie opisane dzięki